杨晓珊医生的科普号
- 精选 多发性肌炎和皮肌炎诊治指南【转载】
本文转载于 【摘要】 为提高医疗质量,规范各级医疗机构医师的诊疗行为.以切实保障我国广大人民群众的身体健康,在卫生部、中华医学会的直接领导下,各专科分会从2002年1月起着手编写“临床诊疗
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科3127人已读 - 精选 系统性红斑狼疮患者妊娠问题值得关注(转载)
系统性红斑狼疮患者妊娠问题值得关注陈适 赵楚楚SLE好发于育龄妇女,可以引起多系统、多脏器的损害。正因为发病人群的特殊性,客观上不可回避生育方面的问题。由于该疾病的特殊性和合并妊娠的风险性,国内外尚未出台针对此类问题的权威诊治指南。北京大学人民医院风湿免疫科近几年对此类问题进行了一些探索,现提出我们对SLE患者妊娠的一些观点。1妊娠成功的基础目前针对SLE的治疗水平已经有很大提高,产科监测和诊疗环境不断改善,但SLE患者孕前的病情稳定仍然非常重要。病情的不稳定,特别是LN和高滴度抗磷脂抗体的存在,均会增加母亲高血压和早产的风险[-4]。SLE患者妊娠结局和时机与受孕前4~6月稳定期相关。在病情稳定的条件下(至少6个月,用药方案已经提前进行了调整),SLE患者妊娠失败的频率可接近正常妊娠[4-6]。就妊娠条件而言,判断SLE病情稳定的标准应该是:①维持较小激素剂量(泼尼松<15 mg/d),未用免疫抑制剂(如环磷酰胺、甲氨蝶呤等)或至少已停用6个月以上;②临床上无心、肺、肾、中枢神经系统等重要器官系统的损害,病情稳定6个月至1年以上;③伴有LN者肾功能稳定[肌酐≤140μmol/L;血压正常;尿蛋白定量(24 h)≤3 g]。如果满足以上条件,可计划妊娠[3-4]。抗dsDNA抗体阴性及补体C3、C4正常不应作为硬性指标,应动态评估(一些患者长期抗dsDNA抗体、补体C3、C4异常,而其他指标完全正常,亦可计划妊娠)[4]。未达标者应避孕。避孕不应首选复方口服避孕药,复方口服避孕药可加重病情,增加血栓形成的风险[7]。SLE患者妊娠前行应血常规、尿常规、尿蛋白定量(24h)(尿蛋白阳性时)、血液生化、Coomb试验、抗心磷脂抗体(ACL)、狼疮抗凝物、抗β2-糖蛋白Ⅰ(GPⅠ)、抗dsDNA抗体、抗SSA抗体、抗SSB抗体及补体C3、C4等检查,其中以血常规、尿常规、ACL等尤为重要。SLE患者的妊娠, 应在风湿病专科和妇产科医师以及肾脏病专科医师监护下进行[4,8]。2妊娠时机的把握妊娠时机的选择对成功妊娠至关重要。在任何情况下,医生应首选主动与患者及家属交流,强调妊娠高风险性,妊娠合并症和妊娠失败的可能。SLE患者和健康女性有相同的生育能力,但SLE患者拥有的孩子数量比预期的要少,这主要与SLE患者对妊娠没有信心及妊娠流产相关。计划妊娠的SLE患者,免疫抑制剂应停用6个月以上。在服用免疫抑制剂期间意外妊娠也常困扰医生。因为这些药物可能会造成死胎或新生儿畸形。有些正在服用免疫抑制剂(如环磷酰胺)的患者意外妊娠,可出现流产、早产;但也有正常分娩足月胎儿,且新生儿健康的例子。尽管服用免疫抑制剂有成功怀孕、分娩者,但这种药物有致畸作用,尚不鼓励带药(免疫抑制剂)妊娠[8-9]。笔者认为,在目前的医疗条件下,对于妊娠机会的把握应采取较前更积极的态度。对于不孕不育的SLE患者,如病情稳定、没有SLE合并症,可尝试排卵诱导和试管受精的方式,SLE患者通过试管受精的方式生育健康胎儿的先例已不少见。曾经有胎儿在围产期丢失的患者,也有很大机会在以后的妊娠成功[4,6]。“安全”的药物应持续整个孕期。在抗磷脂抗体阳性时,应积极使用小剂量的阿司匹林和肝素。维持羟氯喹应用已经证明是安全的,可明显降低泼尼松用量,减少SLE恶化、胎儿丢失率、胎儿生长受限和胎儿窘迫,在哺乳期也是可以安全应用的[10-12]。大量的治疗SLE的研究中,未发现羟氯喹与先天性缺陷、自然流产、胎死宫内、早产或活产婴儿数目减少的风险增加有关,还能降低孕产妇狼疮性心肌病的风险[13-14]。3妊娠期患者随诊是成功的关键SLE患者发生妊娠期高血压、子痫前期、子痫的风险高于健康人群。妊娠结局不良包括流产、早产、死胎、胎儿生长受限、胎儿宫内窘迫、低出生体质量儿。LN、感染、肺栓塞和肺动脉高压可能导致致命的后果。突然停用糖皮质激素造成肾上腺皮质功能衰竭也常出现在妊娠患者中[15-17]。当出现妊娠期疾病活动时,应及时评估,果断处理,必要时立刻终止妊娠。对肾病综合征,肾功能正常或轻度受损者可达足月分娩,然而不应超过预产期;如肾功能持续恶化、血压控制不满意或胎儿窘迫则应终止妊娠。终止前有计划地应用肾上腺皮质激素促胎肺成熟,有利于降低新生儿呼吸窘迫综合征的发生[2,4]。血小板计数<20 x 109/L者有风险,需要积极处理;静脉给予免疫球蛋白可作为首选方案。如果血小板计数< 50 x109/L,并有出血倾向,则也应行剖宫产结束分娩。先兆子痫和血栓症高风险的患者应预防性给予阿司匹林和肝素治疗;应用普通肝素或者低分子肝素联合阿司匹林治疗可以降低妊娠丢失率。但是大剂量的阿司匹林( > 3g/d)导致过期妊娠和分娩延长, 同样也会提高分娩出血并发症。此外,SLE合并妊娠患者易出现抑郁状态,针对性的心理干预十分必要。妊娠后,如果出现疾病活动时,既往孕前服用小剂量泼尼松(每天口服5~15mg)维持者,孕期加倍应用,最大口服60mg/d;病情严重者用甲泼尼松龙每日60~100mg,或冲击治疗。如孕期病情严重,危及母体生命,应及时终止妊娠后,合并使用用硫唑嘌呤、环抱素或环磷酰胺。静脉输注免疫球蛋白是病情严重者的很好选择。产褥期是SLE患者高危期,有发生血栓栓塞的风险,特别是对抗磷脂抗体阳性患者,产后前4d应严密监测,对近期有疾病活动或既往有严重病史患者更应重视。应使用低相对分子质量肝素预防血栓至产后4~6周。既往有血栓病史患者可在产后2~3d恢复分娩前应用的抗凝剂量。长期使用肝素患者需补充钙和维生素D至哺乳期结束。建立风湿科和产科的密切联系是SLE患者妊娠的最大保障。笔者所在的医院建立了SLE患者妊娠的绿色通道。门诊有高年资专家负责SLE患者妊娠的处理,并积极与相关科室联络。相关科室既各行其责,又互相合作,解决好SLE本病和妊娠方面的各项问题。自从建立了绿色通道,风湿科和产科均增强了诊治此类问题的信心和水平。在遇到此类情况时,既要果断决策,又要细致谨慎。特别对此类患者的家属,要做到解释到位,达到各个不同阶段的治疗、预后方面的共识。如果在较短的时间内,综合医院均建立起类似合作关系,将是SLE患者妊娠的福音。参考文献[1] Clowse ME. Lupus activity in pregnancy[J]. Rheum Dis Clin North Am, 2007, 33: 237–252.[2] Ogishima D,matsumoto T,Nakamura Y,et al.Placental pathology in systemic lupus erythematous with antiphospholipid antibodies[J]. Pathol Int,2000,50: 224 - 229.[3] Smyth A, Oliveira GH, Lahr BD, et al. A systematic review and meta-analysis of pregnancy outcomes in patients with systemic lupus erythematosus and lupus nephritis[J]. Clin J Am Soc Nephrol, 2010, 5: 2060-2068.[4] 叶华,陈适,安媛.系统性红斑狼疮患者的妊娠结局: 41例患者结果分析[J].北京大学学报:医学版, 2012,44: 233-235.[5]Baer AN,Witter FR,Petri M.Lupus and pregnancy[J].Obstet Gynecol Surv, 2011, 66: 639-653.[6]Ko HS,Ahn HY,Jang DG, et al.Pregnancy outcomes and appropriate timing of pregnancy in 183 pregnancies in Korean patients with SLE[J].Int J Med Sci, 2011, 8: 577-583.[7]Andreoli L,Fredi M,Nalli C, et al.Pregnancy implications for systemic lupus erythematosus and the antiphospholipid syndrome[J].J Autoimmun, 2012, 38(2/3): J197-208.[8]Lannes G,Elias FR,Cunha B, et al.Successful pregnancy after cyclophosphamide therapy for lupus nephritis[J].Arch Gynecol Obstet, 2011, 283 Suppl 1: 61-65.[9]Carvalheiras G,Faria R,Braga J, et al.Fetal outcome in autoimmune diseases[J].Autoimmun Rev, 2012, 11(6/7): A520-530.[10]Abarientos C,Sperber K,Shapiro DL,et al.Hydroxychloroquine in systemic lupus erythematosus and rheumatoid arthritis and its safety in pregnancy[J].Expert Opin Drug Saf, 2011, 10: 705-714.[11]章璐,马丽,林冰,等.羟氯喹治疗系统性红斑狼疮合并妊娠24例临床研究[J]. 中华内科杂志, 2011, 50: 918-921.[12]Baer AN,Witter FR,Petri M.Lupus and pregnancy[J].Obstet Gynecol Surv. 2011, 66: 639-653.[13]Izmirly PM,Costedoat-Chalumeau N,Pisoni CN,et al.Maternal use of hydroxychloroquine is associated with a reduced risk of recurrent anti-SSA/Ro-antibody-associated cardiac manifestations of neonatal lupus[J].Circulation, 2012, 126 : 76-82.[14]Prabu A,Gordon C.Pulmonary arterial hypertension in SLE: what do we know?[J]. Lupus, 2013, 22: 1274-1285.[15]Ritchie J,Smyth A,Tower C, et al.Maternal deaths in women with lupus nephritis: a review of published evidence[J].Lupus, 2012, 21: 534-541.[16]Chabbert-Buffet N,Amoura Z,Scarabin PY, et al.Pregnane progestin contraception in systemic lupus erythematosus: a longitudinal study of 187 patients[J].Contraception, 2011, 83: 229-237.[17]Bertero MT.Primary prevention in antiphospholipid antibody carriers[J].Lupus, 2012, 21: 751-754.中华风湿病学杂志2014年1月第18卷第1期 专论作者单位:100044 北京大学人民医院风湿免疫科
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科1377人已读 - 精选 青中年老是腰痛?警惕强直性脊柱炎!
很多腰痛的患者大部分被诊断为腰椎间盘突出,治疗效果也不好。要知道,强直性脊柱炎在腰痛的病因里占很大部分。一般来说,患者可以出现腰,肩关节,双髋,腹股沟(大腿根),臀部,膝关节及足跟痛,而且会有休息后疼痛明显,活动后减轻的症状,这与腰椎间盘突出是不同的,而且该病会出现“红眼病”,即虹膜睫状体炎,严重者可能失明。如果您也有上述症状,建议正规医院风湿免疫科就诊。切记,正规医院!
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科1112人已读 - 典型病例 抽取痛风患者关节积液之随笔
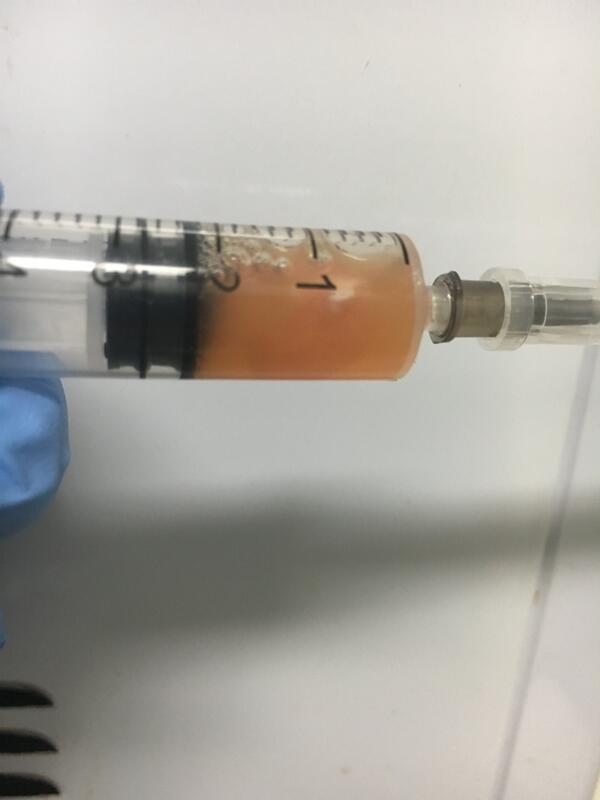
今天又是所在的进修医院风湿科进行常规关节腔穿刺的日子。第6位患者满面红光,拖着沉重的两条腿挪到了关节穿刺室。我跟助手随口说了句,营养这么好,关节痛的这么严重,估计是痛风。果不其然,这是一位20出头的小伙子,病史仅2年,双侧膝关节外翻畸形,髌骨基本固定了,双侧的膝关节外上方各有一个鹌鹑蛋大小的痛风石,抽出积液定睛一看,针管里竟然沉淀了数颗白色的痛风石!抽完积液打上得宝松和强克,再看静置后的关节积液,痛风石和蛋白结合的产物已漂在积其中……忍不住发了朋友圈,引起了轰动。其中一个检验科的同行请教“手指远端有痛风石如何处理?是否需要手术取出来?”借此机会也回答下好大夫网站慢性痛风朋友的疑问——如果取出来,创面有强酸刺激,不容易愈合,应该应用非布司他等药物降尿酸至300-240umol/L(240umol/L是最佳的尿酸溶解浓度,太低了尿酸的脑保护作用也会弱),使沉积在关节面和皮下的痛风石逐渐溶解入血,同时保证尿量2000ml以上,这样尿酸盐结晶就随尿排出体外了,记得这个范围是要终生保持的,根据指标适当增减降尿酸药物。刚开始降尿酸时,为预防发作可以配合非甾类抗炎药物治疗,逐渐减量痛风朋友们,为了您的健康,请管住嘴,迈开腿,按时服药,定期复查。 以上是存在痛风石的慢性痛风患者稳定期的治疗原则,首次急性发作和慢性痛风急性发作的注意事项还会有后续的解答,敬请关注!
 杨晓珊 副主任医师 滨州市人民医院 风湿免疫科8039人已读
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科8039人已读 - 医学科普 痛风间歇期治疗专题 [ 转 ]
[ 转自风友汇 ] 先跟大家分享一个病例。 这位患者痛风病史30年,来我院就诊时双侧第一跖趾关节、掌指关节可见典型痛风石,经过了解得知患者从未进行过规范的降尿酸治疗,每次发作自服“激素”止痛,这几年发作非常频繁,平均7-14天发作一次,最后由于长期服用激素,吃出来了肾上腺皮质功能减退症。这种不规范治疗的病例在临床还是比较多见的。下面就简单谈一下间歇期治疗,关键是要形成一种规范治疗的理念。 痛风自然病程大致可分为无症状高尿酸血症期、急性痛风性关节炎期、痛风间歇期、慢性痛风性关节炎及痛风肾病期。痛风急性期由于症状比较明显,无论医生还是患者都相当重视,但一旦过了急性期,就将刚过去的痛苦抛之脑后忽略痛风间歇期的治疗,或者治疗不规范,随意加减药量、停药等,这些行为都可能会引起痛风再次发作。 1、原则:不管应用何种抑制尿酸合成和排泄的药物,其总的原则如下: (1)饮食及生活方式改变,很重要!痛风常伴有肥胖、高脂血症、糖尿病等代谢性疾病,饮食及生活方式改变同时使上述疾病治疗获益。 (2)何时加降尿酸药有讲究,一般急性发作期过后1-2周,推荐2周后开始应用; (3)开始加用降尿酸药的时候推荐与非甾体抗炎药配合使用约2周时间,避免血尿酸剧烈波动引起急性发作带来的痛苦。不推荐长期应用非甾体抗炎药预防急性痛风性关节炎; (4)剂量方面,需要强调的是从小剂量开始,逐渐加量,当尿酸降到目标值300umol/l(关节有尿酸盐结晶,痛风石及泌尿系统结石)或360umol/l(关节无尿酸盐结晶,痛风石及泌尿系统结石)后逐渐减至最小剂量并长期服用; (5)长期甚至终身服用,目前认为痛风和高血压、糖尿病同属于代谢性疾病,所以也需最小剂量长期服药治疗。 2、?降尿酸药种类: (1)抑制尿酸生成的药物: a.传统代表药:别嘌呤醇,痛风治疗史上的“半壁江山”,黄嘌呤氧化酶抑制剂,但对嘌呤和嘧啶代谢的其他酶活性有不同程度的影响,属于非选择性酶抑制剂,有“株连九族”之嫌。不良反应有胃肠道刺激,皮疹、发热、肝损害、骨髓抑制等,所以禁用于肝功能损害、血细胞下降、孕妇等人群,鉴于别嘌醇致严重皮肤不良反应与HLA-B*5801基因密切相关,所以目前选择别嘌醇之前需常规行HLA-B*5801基因位点检测,阳性者禁用此药。因此以上诸多不良反应限制了别嘌醇的临床应用; b.新型代表药:非布司他片,“后起之秀”,也是黄嘌呤氧化酶抑制剂,但和别嘌醇不同的是它属于选择性酶抑制剂,也就是“指哪儿打哪儿”精准性强。目前从临床治疗来看,患者耐受良好,未观察到胃肠道、过敏等不良反应,而且降尿酸效果明显。最近国内学者一项研究显示非布司他在痛风应用中能明显降低血尿酸水平,效果显著,且与对照组比较不良反应少1,相信这种既安全,疗效又好的药物会是大多数“风友”的选择。另外非布司他片对于降低慢性肾衰竭性高尿酸血症同样疗效确切,血尿酸在慢性肾衰竭进展中起到一定作用,所以非布司他片可间接达到延缓肾功能进展的效果。 (2)促进尿酸排泄的药物:丙磺舒、苯溴马隆,此类药物抑制尿酸盐在近端肾小管的重吸收,降低血尿酸水平,增加从肾脏排泄量,可配合碱化尿液制剂使用,但需要注意的是肾功能减退患者及存在尿路结石患者禁用。 (3)碳酸氢钠片,俗称小苏打,主要是碱化尿液,防止尿酸性结石形成,可联合上述两类药物使用,促进尿酸排泄达到降低血尿酸的目的。正常尿液PH波动较大,波动在4.5-8.0之间,与饮食关系大,服药期间建议检测尿PH值使之大致维持在6.5左右,可有效避免泌尿系尿酸结晶析出2,但长期大量服用可致代谢性碱中毒,所以不推荐长期服用。 3、建议: (1)饮食及生活方式改变是治疗的基石; (2)须重视痛风间歇期的降尿酸治疗; (3)如经济情况许可,建议长期或者病程中某一阶段应用新型选择性黄嘌呤氧化酶抑制剂非布司他片; (4)调整至最小剂量后长期服用; (5)不推荐长期应用非甾体抗炎药
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科1760人已读 - 医学科普 类风湿关节炎患者如何锻炼?
来源于:风湿康复 俗话说:生命在于运动。但是类风湿关节炎患者对运动的态度可能多了一份忐忑。究竟应该注意哪几点,才能让运动真的起到锻炼的作用呢? 1类风湿关节炎患者急性期不易活动 。 因为活动容易
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科4146人已读 - 学术前沿 2016年EULAR早期关节炎治疗专家推荐
2016年6月12日EULAR(欧洲抗风湿病联盟)会议上,来自法国的Bernard Combe教授做了《更新关于早期关节炎治疗推荐》的报告。此次在2007年推荐上更新,包括3项主要原则和12项推荐意见。 3条主要原则 1. 早期关节炎患者的治疗必须以达到最好的临床缓解为目标,而治疗决策必须基于患者和风湿病医生共同决定。 2. 治疗应该基于疾病本身活动度及患者的其它因素,如结构损伤、合并症及用药安全问题。 3. 早期关节炎患者治疗主要由风湿病专科医生来决定。 12项推荐意见 1. 早期关节炎可表现为关节肿痛,合并晨僵。患者应该在起病6周内找风湿病医生就诊。 2. 应对早期关节炎患者进行仔细的检查明确是否存在关节炎,必要时可以用超声发现存在的滑膜炎。 3. 对早期关节炎的排除诊断时一定要完善ACPA以及MRI等影像学检查。 4. 如确诊存在持续的早期关节炎,均应按照RA来进行治疗,无论其是否存在炎性关节炎,如RA。 5. 如果没有用药禁忌,MTX为一线其实用药。如果禁忌,可换用LEF、SSZ。 6. 可使用NSAIDs药物,但应该以达到有效的最低剂量和最短时间为主要原则。 7. 系统性使用糖皮质激素可减轻肿痛,也可改善预后,但应该以短期小剂量。 8. DMARDs的治疗目标是一达到临床缓解为目标,同时,应该常规监测病情活动度。 9. 病情的监测包括肿胀关节数、压痛关节数、ESR及CRP等,每1-3月评估一次,同时还应该定期评估结构改变。 10. 非药物干预应该作为辅助治疗,如功能锻炼。 11. 其它生活方式更改也应注意,包括体重控制、治疗牙病及戒烟等。 12. 加强患者教育,告知患者早期关节炎的治疗方法及预后,维持患者关节功能。 本文系杨晓珊医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科3019人已读 - 医学科普 长期服用抗风湿药的风湿病患者感冒后怎么办?--转自中国风
很多风湿病患者最关心的一个问题是,由于风湿病为慢性病,需长期使用激素、免疫抑制剂和生物制剂等抗风湿药。在漫长的治疗过程中,难免出现发热、咽痛、咳嗽等感冒,此时,需服用抗感冒药,那么可使用哪些感冒药?以前的药物是否需要调整或停用? 1.了解是何种感冒:监测体温变化,先化验血象,必要时化验C-反应蛋白、降钙素原、TORCH-IgM、分泌物涂片或培养、血培养和药敏试验等,拍胸片,了解是病毒感染(多由病毒引起)还是细菌感染,能了解到具体病源微生物和敏感抗生素更好,针对不同的感冒使用不同的药物。 2.是否停用抗风湿药需根据其对免疫抑制强度的大小:生物制剂如类克、修美乐、恩利、益赛普、强克和雅美罗等,其抑制免疫较强,建议暂时停用,推迟注射,直到感冒完全恢复,以后注射间隔可适当延长。而对于口服的免疫抑制剂如羟氯喹和柳氮磺吡啶等免疫抑制作用较弱,可不停用或不减量,而对于免疫抑制较强的药物如环孢素、他克莫司、来氟米特、甲氨蝶呤和环磷酰胺等,建议剂量降低或拉长间隔,尤其是近期有反复感冒或有带状疱疹的患者(提示免疫力降低)。同时建议到医院就诊,检查自己的免疫功能。 3.一般性处理:不管是何种感冒或感染,患者均需要多休息、多喝水和服用一些维生素C,反复感冒者可服核酪口服液或转移因子口服液或注射胸腺肽,有助于提高抵抗力。平时注意常洗手,使用纸巾,用完马上丢掉;避免摸口、鼻、眼;擦净水龙头,避免洗手时交叉感染;经常开窗通风,避免去人多不通风的地方等,每年注射某些流感死疫苗。 4. 了解抗感冒药的成分和副作用:市场上销售的抗感冒药大多是对症治疗的复方制剂,分别用于缓解不同的感冒症状。(1)解热镇痛成分:如对乙酰氨基酚(扑热息痛,最多)、布洛芬、吲哚美辛、阿司匹林、双氯芬酸钾,通过调节大脑的体温调节中枢,使人体出汗,增加肌体的散热功能而起到退热的作用,注意肝肾损害、胃肠道溃疡和下肢水肿等副作用。(2)镇咳成分:氢溴酸右美沙芬抑制大脑咳嗽中枢,用于干咳,无成瘾性,而孕妇﹑肝肾功不好及痰多者慎用。盐酸二氧异丙嗪有较强的镇咳及抗过敏作用,对肝肾功能及血常规无明显影响,有困倦和乏力等不良反应,驾驶人员或高空作业者慎用。(3)收缩鼻黏膜血管成分:盐酸伪麻黄碱收缩鼻粘膜血管,使鼻塞减轻,清鼻涕减少,还有治哮喘和中枢兴奋作用。用量过大或长期持续使用可引起震颤﹑焦虑﹑失眠和心跳等,甲亢﹑高血压﹑动脉硬化和心绞痛者忌用;长期反复使用,可能会引起成瘾。(4)抗过敏成分马来酸氯苯那敏(扑尔敏)、盐酸苯海拉明。使呼吸道的分泌物干燥和黏稠,减少打喷嚏和分泌鼻液,同时有轻微镇静作用。其中,马来酸氯苯那敏作用强,不良反应也少;盐酸苯海拉明有头晕﹑嗜睡等副作用,驾驶员﹑机械操作者﹑高空作业者均应慎用或禁用。(5)抗病毒成分:金刚烷胺就是常用的抗病毒药,它有抗亚洲2型流感病毒作用,预防该型流感有效;感冒清中的吗啉胍对多种病毒亦有抑制作用;人工牛黄有解毒作用。中草药成分对流感病毒也有抑制作用。(6)中枢兴奋成分:咖啡因强镇痛,还促使精神兴奋,解除疲劳,抵消马来酸氯苯那敏、盐酸苯海拉明引起的嗜睡作用。咖啡因可通过胎盘进入胎儿,也可出现在母乳中,建议哺乳期妇女、妊娠期妇女慎服。 5.选择合适的抗感冒药及注意事项:(1)根据症状和感冒药成分,选择用药,避免重复用药:有些品种所含的成分相似或相同,如日夜百服咛的日片与白加黑的日片;日夜百服咛的夜片与泰诺片。有些抗感冒药的成分有部分相同,如感冒清和三九感冒灵中同时含对-乙酰基酚。如以上呼吸道症状如打喷嚏、鼻塞、流鼻涕等为主而无发热,则可选用新康泰克(含扑尔敏和盐酸伪麻黄碱)。如果肌肉酸痛、头疼症状明显,而且有干咳症状,则可选用含解热镇痛药和有镇咳作用的泰诺、百服宁、白加黑等。要避免滥用,如果只有打喷嚏、鼻塞、流鼻涕而无发热、肌肉痛和头痛等,原则上不用含解热镇痛药的抗感冒药。(2)服用含有解热镇痛药的抗感冒药时禁止饮酒。例如:日夜百服宁、白加黑、泰诺、速效伤风胶囊等肝肾不良的患者慎用的抗感冒药。(3)凡驾驶机动车、船或其他机械操作、高空作业者,在工作时间内均应禁服含马来酸氯苯那敏(扑尔敏)或苯海拉明的抗感冒药,前列腺肥大者也应慎用。(4)妊娠3个月内的妇女禁用含有氢溴酸右美沙芬的抗感冒药。哺乳期和妊娠期妇女慎服含咖啡因的感冒药。 6.了解以前服用的抗风湿药与感冒药之间有无相互作用:如长期服用环孢素的狼疮患者,服用含解热镇痛药的感冒药时,可增加环孢素的肾毒性,而因细菌感染加大环内酯类抗生素(尤其是红霉素)时,可致急性肾损害,应监测肾功能。长期服用硫唑嘌呤的白塞病或狼疮患者,加用抗病毒药更昔洛韦时,可发生骨髓抑制,应密切监测全血细胞计数。因预防结核服用异烟肼的使用生物制剂者,加用含对乙酰氨基酚的感冒药,应监测肝功能,因两者合用后肝毒性发生率增加。
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科1437人已读 - 医学科普 干燥综合征患者如何加湿 (摘自栗占国 《中华养生保健》)
干燥综合征患者常常有口干、眼干等表现,那么,在日常生活中应该如何为自己的身体加湿呢? 方法是各个部位分别加湿! 为口腔加湿 ◆少量多次饮水。 ◆每次进餐后,用清水漱口,以及时清除口腔内食物残渣
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科1340人已读 - 学术前沿 血尿酸的持续达标--摘自钱湖风湿论坛痛风专场
痛风久治不愈的根本原因有两点,一是患者在认知上,不重视治疗,存在非药物治疗、仅在早期治疗和间歇期治疗(仅在发作期治疗)、不长期坚持降尿酸、同时因为害怕药物副作用,存在长期滥用止痛药和激素的现象。二是医生在认知上,存在不熟悉诊疗常规、未认识尿酸高的危害,从而造成不重视降尿酸的治疗,最终导致临床上,难治性痛风患者越来越多见。因此, “让痛风患者重视治疗的唯一出路,就是要反复宣传和强调痛风的危害性,同时血尿酸“持续达标”很重要,是痛风治疗的“金标准”。“持续达标”含“持续”和 “达标”两层含义,“持续”指降尿酸的持续,疗程需数年、数十年乃至终身,患者病程越长,体内痛风石越多,降尿酸持续时间可能越长。“达标”即“达到血尿酸控制标准”。 文献指出,血尿酸“持续达标”的直接好处是减少痛风患者急性发作次数、减少尿酸盐结晶、阻止关节损害、减少脏器受损。血尿酸越低,痛风复发率越低,血尿酸<300μmol/L患者痛风复发率不到10%,而血尿酸>540μmol/L的患者复发率80%,是<300μmol/L患者的8倍。在一项动物研究中显示,降尿酸治疗提高胰岛素敏感性,改善代谢综合征的其他症状如高血压、高血脂、肥胖及高血糖等。最值得注意的是,有多项研究表明早期降尿酸对肾功能具有保护作用。尿酸长期达标,可提高患者生存率,坚持用降尿酸药物的患者,痛风复发率降低,存活率明显高于尿酸未达标者;中途停药者,复发频率升高,尿酸盐结晶增加,存活率随尿酸升高而降低。根据文献显示,血尿酸越低, 痛风石溶解速度越快,血尿酸水平与痛风石溶解速率呈线性负相关,将SUA保持在240μmol/L以下痛风石溶解速率最快,平均在20个月内患者痛风石可完全溶解。 对于难治性痛风患者,首先要强调非药物疗法,并贯穿治疗的始终,如严格控制高嘌呤饮食、软饮料和果糖,禁饮啤酒和白酒,多饮水(饮水量应使24小时尿量超过2000ml)和碱化尿液(使尿pH值维持在6.2~6.8)等。
杨晓珊 副主任医师 滨州市人民医院 风湿免疫科1119人已读






